Escarlatina – uma Revisão

Dados atualizados sobre epidemiologia, diagnóstico, tratamento e características clínicas da escarlatina.
A infecção pelo S. pyogenes é muito frequente na Pediatria e uma das suas possíveis manifestações é a escarlatina. A partir de informações atualizadas do UpToDate, Medscape e do Centers for Disease Control and Prevention (CDC), realizamos uma ampla revisão sobre o tema, que apresentamos a seguir. Leia e fique por dentro das últimas atualizações sobre o tema.
Epidemiologia da Escarlatina
Informações gerais
- Aproximadamente 10% das crianças que têm amigdalite por S. pyogenes podem desenvolvem escarlatina.
- Com o uso de antibióticos, a taxa de mortalidade caiu de maneira drástica quando comparada aos números do século passado, principalmente quando analisadas as mortes relacionadas às complicações secundárias.
- Como a transmissão ocorre geralmente através de partículas respiratórias dos pacientes infectados e portadores assintomáticos, a taxa de infecção aumenta em situações de aglomerações.
- A imunidade, que é específica do sorotipo, pode ser induzida por um estado portador ou infecção adquirida.
- Na idade adulta, a incidência diminui drasticamente, à medida que a imunidade se desenvolve para os sorotipos mais prevalentes [Medscape Jun 2017].
- Não há predileção por sexo ou raça. A escarlatina pode ocorrer em pessoas de todas as idades, mas é mais comum entre as crianças entre 5 e 15 anos de idade. É raro em crianças menores de 3 anos de idade [CDC].
- A maioria das crianças com 10 anos (cerca de 80%) já desenvolveu anticorpos protetores ao longo da vida contra exotoxinas pirogênicas estreptocóccicas, que impedem a manifestação da doença no futuro [Medscape Jun 2017].
Escarlatina: Etiologia
A escarlatina é uma doença exantemática causada por uma exotoxina pirogênica (toxina eritrogênica, geralmente tipos A, B ou C) produzida pelo S. pyogenes. Esta reação cutânea é resultado de uma resposta imune tipo retardada [UpToDate atualização julho 2017]. A escarlatina geralmente está associada à faringite; no entanto, em casos raros, segue infecções estreptocócicas em outros locais.
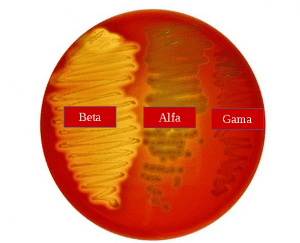
O S. pyogenes são cocos Gram-positivos que crescem em cadeias. Quando cultivados em placas de ágar sangue, provocam hemólise completa (β- hemólise) e pertencem ao grupo A no sistema de classificação Lancefield para Streptococcus β-hemolítico; portanto, também são chamados de estreptococos β- hemolítico do grupo A [CDC]. Quanto à hemólise provocada na placa de agar sangue, podemos classificar as bactérias em:
- alfa – lise parcial das hemácias ao redor da colônia no agar sangue (Ex: Streptococcus pneumoniae),
- beta – lise total das hemácias ao redor da colônia no agar sangue (Ex: Streptococcus pyogenes) e
- gama – ausência de lise das hemácias ao redor da colônia no agar sangue (Ex: Enterococcus faecalis).
Fisiopatologia
O S. pyogenes produz a toxina eritrogênica que causa uma erupção cutânea patognomônica como consequência da produção local de mediadores inflamatórios e alteração das citocinas cutâneas, resultando numa resposta inflamatória leve e vasodilatação, levando à característica coloração avermelhada.
Geralmente, o S. pyogenes replica nas amígdalas e na faringe mas, raramente, pode ser consequência de infecção estreptocócica da pele e de tecidos moles, feridas cirúrgicas (ou seja, escarlatina cirúrgica) ou mesmo do útero (ou seja, escarlatina puerperal) [Medscape Jun 2017].
Transmissão
As infecções por S pyogenes, incluindo a escarlatina, são mais comumente disseminadas por meio da transmissão direta de pessoa para pessoa, geralmente através da saliva ou secreções nasais de uma pessoa infectada. As pessoas com escarlatina são muito mais propensas a transmitir a bactéria para outros, se comparadas aos portadores assintomáticos. Locais com aglomerações, como escolas, creches ou instalações militares, facilitam a transmissão. Embora mais rara, a propagação pode ocorrer por meio de alimentos e fômites, como itens domésticos, pratos ou brinquedos [CDC].
Após 24h de antibiótico adequado, o paciente geralmente perde a capacidade de transmitir a bactéria. As pessoas com escarlatina devem ficar afastadas do trabalho, da escola ou da creche pelo menos até 24h após iniciarem a antibioticoterapia (obrigatoriamente, para evitar a transmissão) e até apresentar melhora das condições clínicas [Medscape Jun 2017, UpToDate atualização julho 2017, CDC].
Incubação
O período de incubação da escarlatina é de aproximadamente 12 horas a 7 dias. Os pacientes são contagiosos durante a doença aguda e durante a fase subclínica [Medscape Jun 2017] .
Características Clínicas
O exantema característico geralmente acompanha uma infecção estreptocóccica em outro sítio anatômico, geralmente uma amigdalite. O paciente geralmente apresenta início abrupto de febre, odinofagia, calafrios, cefaleia, náuseas, mialgia e mal-estar. Crianças menores podem apresentar vômitos, dor abdominal e convulsão. Nos pacientes não tratados, a febre resolve-se gradualmente, até resolução em 5 – 7 dias. Após início de antibioticoterapia, há diminuição da febre dentro de 12-24 horas [Medscape Jun 2017].
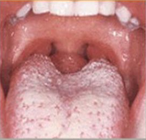
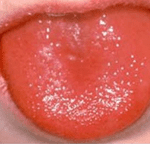
Quando o foco da estreptococcia é uma amigdalite, normalmente encontramos enantema da mucosa oral e petéquias no palato mole. No início do quadro, a língua é recoberta por uma membrana esbranquiçada (língua saburrosa); após alguns dias, a membrana esbranquiçada diminui, e a língua torna-se vermelha brilhante com papilas proeminentes (língua em framboesa). As amígdalas normalmente estão hipertrofiadas, hiperemiadas e com exsudato.
http://slideplayer.com.br/slide/10269987/
A lesão de pele caracteriza-se por um eritema difuso que desaparece à digitopressão, com numerosas pápulas pequenas (1 a 2mm), dando aspecto de lixa à pele. Geralmente, inicia-se no tronco, virilhas e nas axilas, e é acompanhada por palidez perioral (sinal de Filatov). Posteriormente, a erupção cutânea estende-se rapidamente para o tronco e, depois, para extremidades.
A erupção cutânea é mais acentuada nas dobras cutâneas das áreas inguinal, axilar, antecubital e abdominal e sobre os pontos de pressão, muitas vezes exibindo um caráter petequial linear nas fossas antecubitas e dobras axilares, conhecidas como linhas de Pastia. Geralmente as palmas das mãos e plantas dos pés são poupadas [UpToDate atualização julho 2017].
A erupção cutânea dura 4-5 dias e é seguida de descamação fina, uma das características da escarlatina. A fase de descamação começa 7-10 dias após a resolução da erupção cutânea, podendo envolver o rosto e palmas das mãos e durar mais de um mês. A extensão e a duração estão diretamente relacionadas à gravidade da erupção [Medscape Jun 2017].
Uma história recente de contato com pessoas com infecção pelo S. pyogenes pode ocorrer, principalmente em creches e escolas.
Diagnóstico da Escarlatina


Está gostando desse texto?
Cadastre-se gratuitamente no PortalPed para ler o restante da matéria!